空気が乾燥するこの季節、お口の渇きを感じることも多いと思います。口が乾燥すると風邪を引くと言われますが、これには粘膜の乾燥が大きく関係しています。のどの粘膜の表面には、ウイルスや細菌などの異物を外に出す働きをする線毛があります。乾燥気味になると線毛の動きが悪くなるため、ウイルスや細菌が侵入しやすくなります。侵入したウイルスや細菌が粘膜で炎症を起こし、結果として風邪やインフルエンザを発症してしまいます。
ドライマウスは長期間にわたり、口の中が乾燥している状態です。発症の原因はさまざまですが、全身疾患の症状として現れる場合もあります。
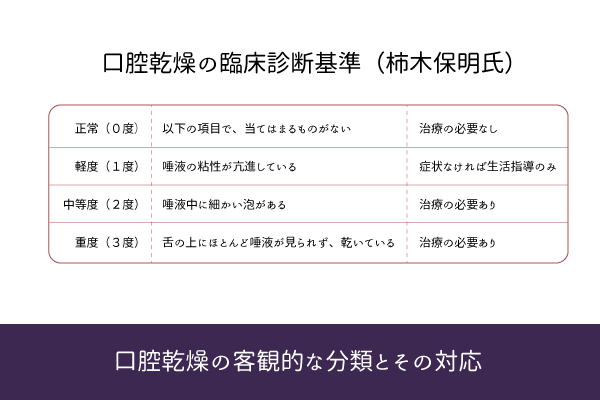
ドライマウスは「口腔乾燥症」とも言い、唾液の分泌量が減るなどして口の中が乾燥する状態を指します。乾燥以外にも口臭を強く感じたり、舌に痛みを感じたり、口の中がネバつく、薄い味がわからない、パサパサした食品が食べづらいなどの症状を伴うこともあり、正確な疫学調査はないものの800〜3000万人程度の潜在患者がいると推定されています。口腔乾燥症の評価や検査方法には安静時唾液検査やガムテスト等がありますが、簡単に出来るものが以下の客観的口腔乾燥の4段階評価です。
ドライマウスの潜在患者は中高年の女性に多いとされ、最近では若い人でも増えているそうです。食生活の変化や、生活リズムの乱れ、精神的な緊張やストレスの多い日常生活が関係しているようです。

加齢にともなって口を動かす機会が減ったり、口腔周囲筋が衰えると唾液の分泌量が減少します。唾液分泌量の低下は咀嚼効率を低下させ、「よく噛み、よく食べる」ことに支障をきたします。また特に高齢者の場合、食生活が原因となることがあります。固いものよりも柔らかいものを多く食べることが、顎や舌の筋肉の衰えを早めます。糖尿病や脳出血、脳梗塞による麻痺、シェーグレン症候群等の疾患によって症状が現れたり、鎮痛薬、抗うつ薬、向精神薬、降圧薬、利尿薬等の副作用が原因となる場合もあります。
口の渇きを長く感じている方は糖尿病や脳卒中などの疾患が隠れている場合もあるので、早めに通院されることをおすすめします。ドライマウスの予防にはこまめな水分補給や、噛み応えのある食事を摂る、アルコールを適量にするなどありますが。特に高齢者の場合は唾液腺マッサージで分泌を促したり、口腔ケアの実施で口腔周囲筋へ刺激を与えることも効果的です。入れ歯が合っていないとしっかり噛めず、十分に唾液が分泌されないこともあります。正しい噛み合わせを維持するためにも、定期的に検診を受けましょう。


.png)
.png)